Gelenkchirurgie
Die Arthro CBCT zur sicheren Beurteilung osteochondraler Läsionen der Talusschultern
PD Dr. med. Joerg Petermann – Main-Medical-Clinic · Praxis für Unfall und Gelenkchirurgie · 63868 Großwallstadt
Fragestellung
Nach Supinationstraumen im oberen Sprunggelenk gilt es eine osteochondrale Läsion der Talusschulter auszuschließen. In der konventionellen radiologischen Diagnostik können kleine Läsionen nicht sicher erkannt werden. Methodenbedingt findet sich in der MRT oft nur eine bone bruise Läsion, Frakturlinien stellen sich aber oft nicht dar. Nachdem sich die Schnittbilddiagnostik mit dem digitalen Volumentomographen (DVT) SCS MedSeries® H22 in einem breiten Indikationsspektrum bewährt hat und dieser mit der DVT Fachkunde, die in der Kooperation von BVOU und dem Unternehmen SCS Sophisticated Computertomographic Solutions GmbH (Aschaffenburg) gefördert wird, von Orthopäden und Unfallchirurgen eigenständig angewendet werden kann, wird dessen Einsatz zum Nachweis osteochondraler Läsionen untersucht. Diese Betrachtung wird durch die Evaluation des ergänzenden Nutzens von Kontrastmittel erweitert, das vor der Aufnahme mit dem SCS DVT in das obere Sprunggelenk appliziert wird.
Methodik
Bei Verdacht auf osteochondrale Läsion der Talusschulter mit nicht sicherer Beurteilung, ob eine Lösung des Fragmentes besteht, wurde das obere Sprunggelenk unter entsprechenden hygienischen Kriterien punktiert und mit mindestens 10 ml Kontrastmittellösung aufgefüllt. Das obere Sprunggelenk wurde nachfolgend mehrfach durchbewegt, um eine sichere Verteilung des Kontrastmittels zu gewährleisten. Anschließend wurde die 3-dimensionale Schnittbilddiagnostik mit dem digitalen Volumentomographen SCS MedSeries® H22 (Cone Beam CT) durchgeführt.
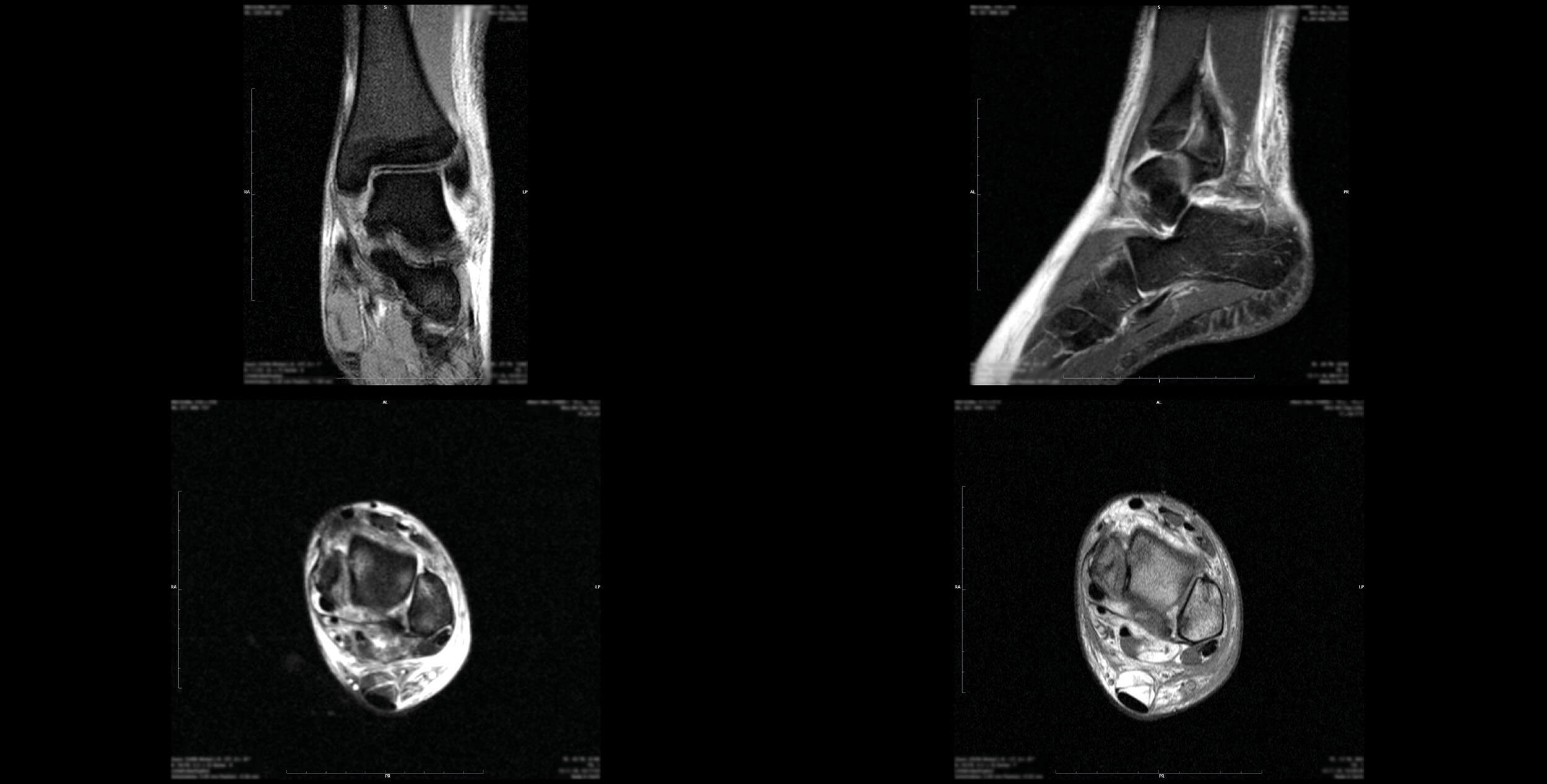
MRT mit dem Syndesmoseverlauf angulierten 0,8 mm messenden Dünnschichtrekonstruktionen: Das vordere Talofibularband ist nicht abgrenzbar, intakt erscheinendes vorderes und hinteres Syndesmoseband, ödematös aufgelockertes hinteres Talofibularband sowie Deltaband, 16 mm messendes subchondrales Knochenmarködem der medialen Talusrolle in der Belastungszone mit mutmaßlicher diskreter Gelenkflächenabflachung, eine subchondrale Fraktur ist nicht sicher auszuschließen, 12 mm messendes eher kontusionsbedingtes subchondrales Knochenmarködem an der lateralen Talusschulter mit subchondralem Knochenmarködem der Fibula ohne abgrenzbare osteochondrale Läsion, 5 mm tiefe Impression der medialen Talusschulter, relativ glatt, eher alt, bei angrenzendem Knochenmarködem ist eine frischere Komponente nicht auszuschließen, 4 mm tiefe knöcherne Impression am Talushals medial, mäßiger Gelenkerguss, diffuses ausgeprägtes Weichteilödem medial und lateral, Os trigonum mit gelenkiger Verbindung zum Talus und Reizungszeichen, deutliche Flüssigkeit um die kräftige Tibialis posterior Sehne, gering Flüssigkeit um die Peronäussehnen, keine Sehnenruptur. [5]
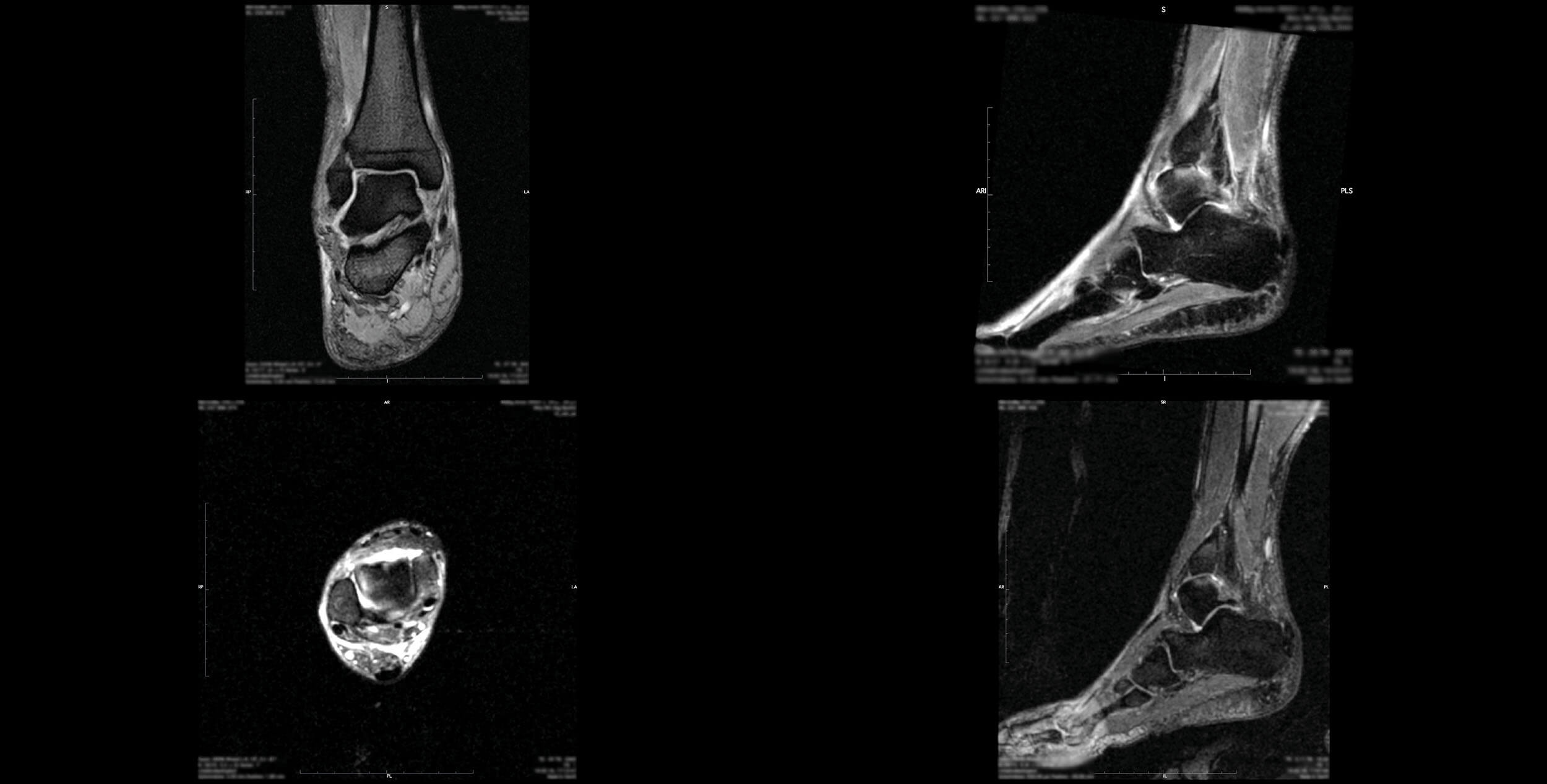
MRT mit dem Syndesmoseverlauf angulierten 0,8 mm messenden Dünnschichtrekonstruktionen (präoperativ): 5 mm messende knöcherne schalenförmige intraartikuläre Absprengung an der lateralen Talusrolle mit begleitendem Gelenkerguss am OSG, ödematös verändertes vorderes Talofibularband bei erhaltener Kontinuität, deutlich ödematös verändertes Deltoidband, Partialruptur möglich, hinteres Talofibularband sowie die Syndesmose erschein intakt, Ödem an der Basis Mittelfußknochen V, im Ansatzbereich der Peronaeus brevis Sehne mit mutmaßlicher Unterbrechung der Knochenstruktur DD knöcherner Abriss, Verdacht auf 4 mm messende knöcherne Absprengung am Os cuboideum, ventral des Prozessus anterior calcanei, diskrete subchondrale knöcherne Impression am Os cuboideum ventral zum Mittelfußknochen V mit begleitendem 2 cm messendem Knochenmarködem, nebenbefundlich Os tibiale externum und Os sesamoideum peroneum, kein Sehnenriss nachweisbar, mäßige Intertarsalarthrose mit einzelnen Geröllzysten, mäßige Tarsometatarsalarthrose am ersten und zweiten Strahl mit subchondralem Knochenmarködem, mäßiger Erguss am unteren Sprunggelenk, Flüssigkeit um die Tibialis posterior Sehne. [5]
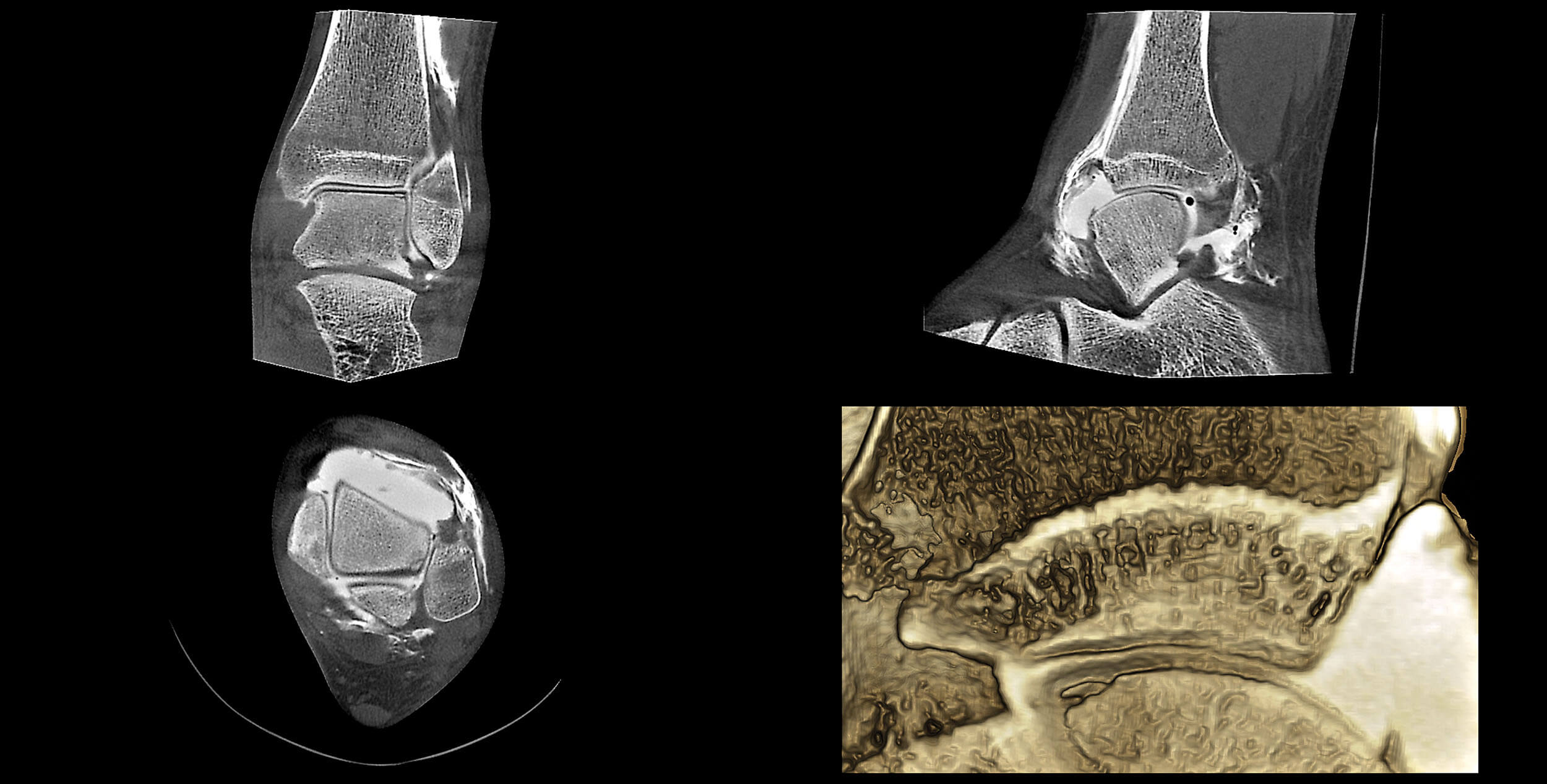
PBCT Arthrographie linkes Sprunggelenk in 0,25 mm Schichten und dreidimensionaler Rekonstruktion (rechtfertigende Indikation: Verlaufskontrolle, Beurteilung, ob eine Lösung des Dissekates vorliegt): Die bekannte 1 x 1 x 2 mm große osteochondrale Läsion der lateralen Talusschulter liegt in situ, es stellt sich keine Kontrastmittelspülung dar, es stellt sich auch keine Unterbrechung der Knorpelstrukturen dar, keine fissuralen Einrisse, im Beriech der vorderen Syndesmose zarter Kontrastmittelstreifen als Hinweis auf eine geringe Insuffizienz, die hintere Syndesmose ist sicher intakt, sehr gute Füllung und Kontrastierung des oberen Sprunggelenkes. [5]

PBCT Arthrographie linkes Sprunggelenk in 0,25 mm Schichten und dreidimensionaler Rekonstruktion (rechtfertigende Indikation, Gelenkstatus postoperativ): Gute Gelenkfüllung und Kontrastierung mit 20 ml, an der Tibiavorderkante ausgeprägte Narbenbildung anterolateral, tibiotarsales Narbenimpingement bei narbenmeniscoid möglich, an der lateralen Talusschulter osteochondrale Läsion Grad IV b nach Griffith, kleine ründliche Ossifikation unterhalb der distalen Fibulaspitze, zentral nahe der tibialen Gelenkfläche sehr kleine Geröllzyste, Corticalis noch durchgängig gezeichnet, Bohrkanäle nach Refixation des osteochondralen Fragmentes noch zu erkennen, Calcaneussporn dorsal. [5]
Ergebnis
In meiner gelenkchirurgischen Praxis stellte sich die Arthrographie des oberen Sprunggelenkes in Verbindung mit dem SCS DVT als eine neue ultrahochauflösende Technik mit geringer Strahlenbelastung dar, welche als eine Alternative zu der konventionellen CT Diagnostik selbst Submillimeter kleine Läsionen sicher darstelle und eine exakte Beurteilung ermöglichte. Wurde die osteochondrale Läsion von Kontrastmittel umspült, war zudem die Lösung des Fragmentes beweisbar.
Der DVT SCS MedSeries® H22 fertigte ultrahochauflösende, nahezu artefaktfreie 3-dimensionale Schnittbilder der Extremitäten innerhalb von ca. 20 Sekunden Aufnahmezeit bei gleichzeitig für den Patienten sehr entspannter Lagerung an. Der SCS DVT ist mit einer isotropen Auflösung von 200 μm in der Lage, feinste Strukturen durch seinen ultrahochauflösenden Flachdetektor, einen hochentwickelten Rekonstruktionsalgorythmus und eine spezifisch programmierte Steuerung der Röntgenquelle mit einer Strahlenbelastung unter der des 2D Projektionsröntgen in 2 Ebenen abzubilden [1]. Dies gewährleistet die erforderliche diagnostische Sicherheit vor dem Hintergrund höchstmöglicher Strahlenhygiene, nachdem das SCS DVT im Vergleich zur üblichen Diagnostik mit der klassischen Computertomographie eine um bis zu 92% verringerte Strahlenbelastung [2,3,4] besitzt. Die maximal mögliche Reduktion der Strahlenexposition, welche nach §8 des aktuellen Strahlenschutzgesetzes gefordert ist, kann somit erreicht werden.
PD Dr. med. Joerg Petermann
Main-Medical-Clinic
Praxis für Unfall und Gelenkchirurgie
63868 Großwallstadt
Quellen
[1] Neubauer J, Benndorf M, Reidelbach C, Krauû T, Lampert F, Zajonc H, et al. (2016): Comparison of Diagnostic Accuracy of Radiation Dose-Equivalent Radiography, Multidetector Computed Tomography and Cone Beam Computed Tomography for Fractures of Adult Cadaveric Wrists. PLOS ONE 11(10): e0164859. [2] Koivisto J, Wolff J, Järnstedt J, Dastidar P, Kortesniemi M: Assessment of the effective dose in supine, prone, and oblique positions in the maxillofacial region using a novel combined extremity and maxillofacial CBCT scanner. Oral Surg Oral Med Oral Pathol Oral Radiol. 2014; 118(3):355-62. [3] Juha Koivisto, Timo Kiljunen, Jan Wolff, Mika Kortesniemi; Assessment of effective radiation dose of an extremity CBCT, MSCT and conventional X ray for knee area using MOSFET dosemeters. Radiat Prot Dosimetry 2013; 157 [4] 515-524. [4] Koivisto J, Kiljunen T, Kadesjö N, Shi XQ, Wolff J: Effective radiation dose of a MSCT, two CBCT and one conventional radiography device in the ankle region. Journal of Foot and Ankle Research (2015) 8:8. [5] Petermann J, Main-Medical-Clinic, Am Neubergsweg 6, D-63868 Großwallstadt. (2018)